SOMMAIRE :
- FICHE PATHOLOGIE : La trisomie 21
- FICHE PATHOLOGIE : L'infarctus
- FICHE PATHOLOGIE : La mucoviscidose
- FICHE PATHOLOGIE : La sclérose en plaque
- FICHE PATHOLOGIE : La fibromyalgie
- FICHE PATHOLOGIE : La scoliose
- FICCHE PATHOLOGIE : La BPCO
- FICHE PATHOLOGIE : La maladie de Parkinson
- FICHE PATHOLOGIE : L'endométriose
- FICHE PATHOLOGIE : La personne âgée
FICHE PATHOLOGIE :
La trisomie 21
QU’EST-CE QUE LA TRISOMIE 21 ?
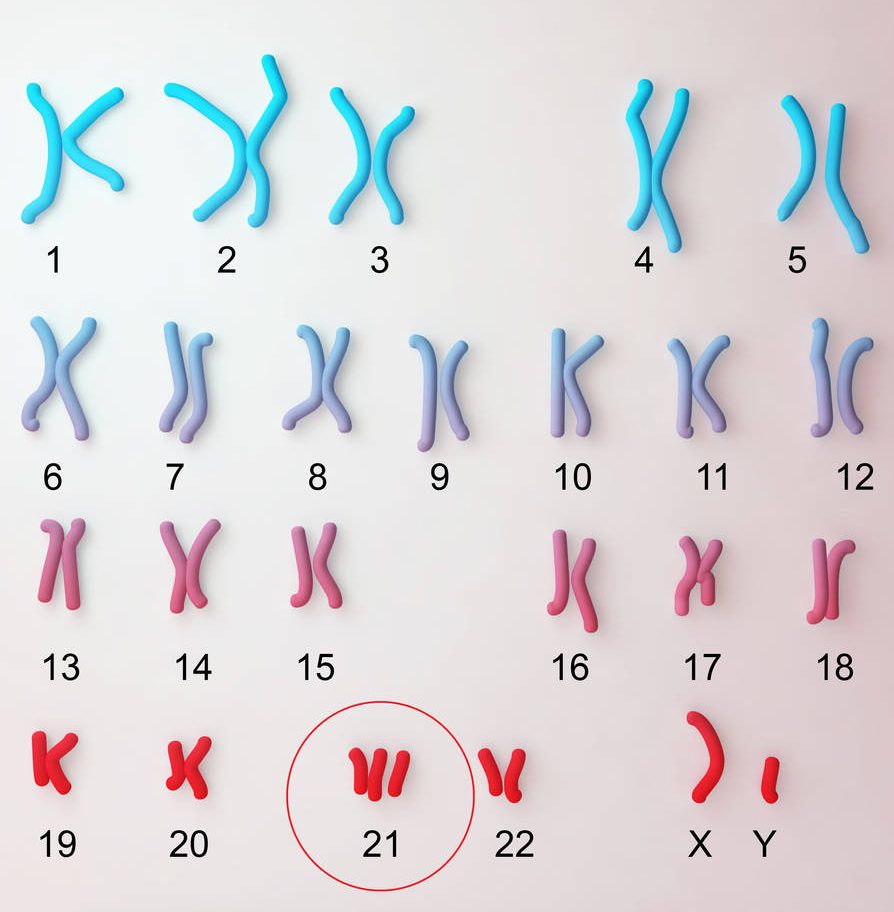
La trisomie 21 est une maladie génétique induite par une anomalie chromosomique.
A la naissance, l’homme possède 46 chromosomes organisés en 23 paires.
Dans le cas de la trisomie 21, le chromosome 21 est présent en trois exemplaires au lieu de deux, soit, un nombre total de chromosomes égal à 47.
C’est la présence de ce chromosome supplémentaire qui provoque un déséquilibre du fonctionnement de l’organisme.
1ère cause diagnostiquée de déficit mental d’origine génétique. Cela représente environ 1/850 enfants dans le monde.
QUELLES SONT LES CARACTÉRISTIQUES DE CE HANDICAP ?
Même si de nombreux signes sont communs, chaque personne les expriment de façon différentes.
Voici certaines caractéristiques :
- Déficit mental
- Complications congénitales présentes à la naissance : malformations cardiaques, digestives, hypotonicité musculaire (membres « mous ») associé à une hyperlaxité ligamentaire (ligaments « souples »), modifications morphologiques notamment au niveau du visage.
- Complications survenues au cours de la vie : problèmes endocriniens, orthopédiques, visuelles, auditives. Le regard de l'autre peut également devenir une complication.
QUELS SONT LES BIENFAITS DE LA PRATIQUE D’UNE ACTIVITÉ PHYSIQUE RÉGULIÈRE SUR LA TRISOMIE 21 ?
En lien avec les autres professionnels médicaux et notamment les kinés, l’activité physique adaptée est très bénéfique sur différents points :
- Sur le plan physique : amélioration de l’équilibre, du renforcement musculaire, régulation du poids.
- Sur la plan psychologique : amélioration de la concentration, de la mémoire, de la compréhension et la coordination.
- Sur le plan social : amélioration de l’estime de soi, sociabilisation avec les autres.
FICHE PATHOLOGIE :
L'infarctus
QU’EST-CE QUE L’INFARCTUS ?
La crise cardiaque autrement appelée infarctus du myocarde survient après l’obstruction d’une ou plusieurs artères coronaires par la présence de caillot sanguin. Ce sont ces artères qui permettent au cœur de recevoir l’oxygène dont il a besoin pour fonctionner.
80 000 personnes en France et par an ont un infarctus du myocarde. Et 1 personne sur 10 en meurt dans l'heure qui suit.
Il s’agit donc d’une urgence vitale car sans oxygène, le cœur subit des lésions souvent irréversibles.
COMMENT LE RECONNAITRE ?
En Général, les symptômes arrivent de manière brutale : Il s’agit d’une douleur thoracique présente à l’effort ou au repos, elle provient de l’arrière du sternum et comprime la poitrine. Il est possible de ressentir également une douleur dans la mâchoire, le bras gauche ou le dos.
Il s’agit d’une douleur durable et qui s’accroit malgré une prise de médicaments, pouvant s’accompagner de nausées, pâleur, essoufflements, sueurs, angoisse.
ATTENTION : Pour les femmes, les personnes âgées ou personnes diabétiques, il peut survenir sans douleur. Il peut alors se manifester par un malaise, un essoufflement soudain, une fatigue intense et soudaine, pâleur, nausées, vomissements.
Lorsqu’une personne autour de vous, ou vous-même, ressentez ses symptômes, il est urgent de contacter le 15 pour qu’une intervention soit effectuée au plus vite !
QUE FAIRE EN CAS DE CRISE CARDIAQUE ?
La crise cardiaque est une complication de l’infarctus du myocarde.
Il y a deux façons de la reconnaître :
-Perte de connaissance de la victime, stimulation orale ou physique ne fonctionnant pas.
-Absence de respiration (la poitrine ne soulève plus) ou de manière irrégulière.
Trois gestes à connaître et effectuer pour sauver une vie :
- Appeler le 15.
- Faire un massage cardiaque.
- Se renseigner si d’autres personnes sont à proximité de la disponibilité ou non d’un défibrillateur pour s’en procurer un et l’utiliser.
QUELS SONT LES FACTEURS DE RISQUE DE DEVELOPPER UN INFARCTUS ?
- l’hygiène de vie (tabac, alcool, sédentarité)
-la santé : diabète, hypertension artérielle, obésité, cholestérol
-les antécédents familiaux
-le traitement médical
QUEL EST L’IMPACT DE LA PRATIQUE D’UNE APA SUR LA REMISSION D’UN INFARCTUS ?
Il est important d’y aller en douceur et de rééduquer le cœur pour réduire le risque de récidive. Pour cela, est réalisé au préalable un test d’effort par le cardiologue avant de débuter tout programme sportif. Ce programme devra être impérativement encadré par un enseignant en activité physique adapté afin d’avoir des séances personnalisées en fonction de la personne et de critères comme son âge, les séquelles, etc. Cela, en complémentarité d’un suivi médical.

FICHE PATHOLOGIE :
La mucoviscidose
QU’EST-CE QUE LA MUCOVISCIDOSE ?
La mucoviscidose est une maladie génétique développée dès la naissance. Elle se caractérise par un encombrement de sécrétions au niveau des poumons et du pancréas principalement ce qui altère donc les fonctions respiratoires et digestives. Elle évolue progressivement avec des phases d’aggravation.
200 nouveau-nés en France et par an sont atteints de mucoviscidose. Il s’agit d’une maladie chronique, de gravité variable selon chaque individu atteint.
Elle est diagnostiquée dès la naissance en maternité depuis 2002 même si dans certains cas, elle n’est pas détectée de suite.
COMMENT S’EXPLIQUE LE DEVELOPPEMENT DE LA MALADIE ?
Il faut s’intéresser à la protéine CFTR, présente dans la membrane des cellules de différentes muqueuses : respiratoire, digestive, etc. Elle fonctionne comme un canal permettant l’échange d’ions chlorures entre l’intérieur et l’extérieur de la cellule.
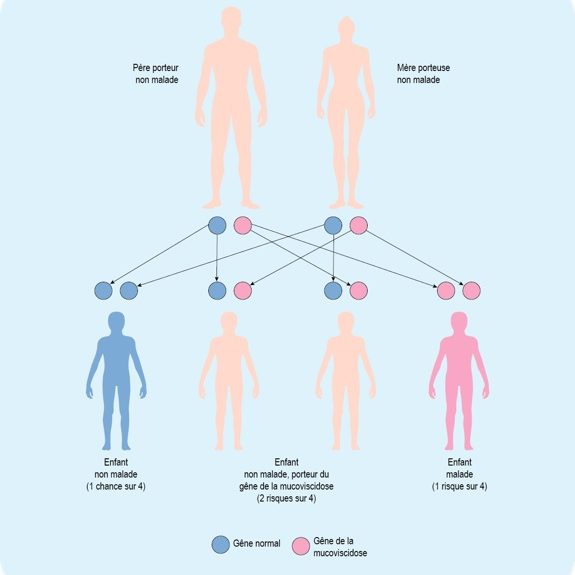
Dans le cas de la mucoviscidose, ce gène est muté entraînant un dysfonctionnement du canal. Cette altération provoque entre autres, une diminution de l’eau excrétée au niveau des muqueuses ce qui engendre une inflammation et un épaississement du mucus qui la recouvre.
La mucoviscidose est dite autosomique (=liée à l’altération d’un chromosome non sexuel) et récessive : elle ne s’exprime que chez les personnes qui portent deux copies du gène CFTR mutée, une sur chacun de leur chromosome 7.
QUEL SONT LES SYMPTOMES ET IMPACTS SUR LA SANTE ?
- Altérations pulmonaires : l’encombrement des bronches par l’épaississement du mucus entraine une toux chronique, ainsi qu’une gêne respiratoire qui évoluera à long terme vers une insuffisance respiratoire. Cela provoque également de nombreuses infections bactériennes.
- Altérations digestives : l’altération des sécrétions pancréatiques ne permet pas aux enzymes qu’elles contiennent d’être déversées dans l’intestin. Elles restent stockées, impactant le tissu pancréatique lui-même. Ainsi, près de 85% souffrent à long terme d’insuffisance pancréatique. Elle peut avoir un impact sur le transit et également provoqué l’apparition de diabète en raison des dysfonctionnement du pancréas.
- Troubles de la densité minérale osseuse : risque d’ostéoporose ou d’ostéopénie.
- Fertilité : Pour l’homme, cela entraîne dans la majorité des cas la stérilité dû à l’obstruction des canaux permettant l’évacuation des spermatozoïdes. Pour les femmes, elles seront moins fertiles.
QUEL SERA L’IMPACT DE L’ACTIVITE PHYSIQUE ADAPTEE SUR LA MUCOVISCIDOSE ?
- Favorise la préservation des fonctions pulmonaires : désencombrement des poumons, amélioration des échanges gazeux, amélioration de la force et de l’endurance des muscles respiratoires.
- Prise de poids et préservation de la masse musculaire.
- Réduction des risques d’ostéoporose, d’ostéopénie et de fractures.
- Amélioration de la qualité de vie, de l’image de soi.
Il faut cependant prendre en compte les capacités de la personne pour adapter la prise en charge. Cela en complémentarité des professionnels de santé.
FICHE PATHOLOGIE :
La sclérose en plaque

Elle fait partie des ALD ( affections longues durées).
En France, environ 110 000 personnes sont concernées par la sclérose en plaques (dont 700 enfants) et 4 000 à 6 000 nouveaux cas sont diagnostiqués chaque année.
QU’EST-CE QUE LA SCLEROSE EN PLAQUE ?
Il s'agit d'une maladie inflammatoire auto-immune touchant le système nerveux central. Des facteurs génétiques associés à des facteurs environnementaux prédisposent à la maladie.
Elle évolue, le plus souvent, par poussées en nombre variable d'une personne à l'autre. Elle peut également évoluer en continu.
QUEL EST L'IMPACT SUR LE SYSTÈME NERVEUX ?
En condition normale, la myéline : substance formant une gaine protectrice autour de l’axone du nerf, assure un rôle d’accélérateur de la vitesse de propagation de l’influx nerveux en transportant l’information le long de l’axone.
Dans le cas de la sclérose en plaque, les cellules fabriquant la myéline sont attaquées et dégradées induisant des lésions dans le système nerveux plaques de démyélinisation). Ces lésions vont causer une perturbation des informations transmises et donc provoquer des anomalies se manifestant par l’apparition de symptômes. (Cf. photo 1)
QUELS SONT LES SYMPTOMES ?
30 ans est l'âge moyen d'apparition des symptômes.
Elle se manifeste par :
- Troubles moteurs (faiblesse musculaire, limitation de la marche, paralysie partielle ou spasticité d’un membre, etc.)
- Troubles sensitifs (engourdissements, décharges électriques, perte de sensibilité, etc.)
- Perte d'équilibre
- Troubles visuels, etc.
Ils arrivent généralement en quelques heures ou jours et sont accompagnés d’une grande fatigue. Quand ceux-ci disparaissent, il s’agit de la fin de la première poussée La récupération est généralement complète. Une autre poussée peut survenir quelques mois ou années après. Ils peuvent être responsables à long terme d'un handicap et dépendent de la zone du cerveau ou de la moelle épinière touchée par les lésions.
Dans 15 % des cas, les symptômes initiaux ne régressent pas et s'aggravent progressivement. C'est la forme progressive de la sclérose en plaques. Elle survient généralement après 40 ans. (Cf. Photo 2)
COMMENT EST-ELLE DIAGNOSTIQUEE ?
Le diagnostic est long à poser car il n'existe pas d'examens spécifiques. De plus, les symptômes peuvent être signe d’une autre pathologie. Il faudra donc que le médecin constate la présence de symptômes traduisant l'existence de lésions de plusieurs zones du système nerveux (exemple : une diminution de la force musculaire d'un membre et une atteinte oculaire).
À ce jour, il n’existe pas de traitement pour en guérir. Un traitement de fond prévient les récidives des poussées dans les formes récurrentes-rémittentes. Les formes progressives sont quant à elles, difficiles à soigner.
QUEL EST L’IMPACT DE LA PRATIQUE D’UNE ACTIVITE PHYSIQUE ADAPTEE REGULIERE SUR CETTE PATHOLOGIE ?
Une prise en charge pluridisciplinaire de la pathologie est primordiale. La pratique d’une activité physique va permettre de maintenir la qualité de vie en favorisant l’autonomie, la gestion des douleurs, de la fatigue entre autres.
Dans une étude du Dr Cécile Donzé, chef du service de médecine physique et réadaptation fonctionnelle à l’hôpital Saint-Philibert Lomme (Lille), 70% des personnes ayant participé au sondage reconnaissent que cette pratique améliore le bien-être et la santé générale, ainsi que la fatigue : « Des études ont démontré les bénéfices de l’exercice physique sur les troubles de l’équilibre, la marche, l’aspect cardiovasculaire et le conditionnement à l’effort ». Cette pratique devra toutefois être adaptée et suivie par un enseignant en activité physique adapté, qui sera qualifié pour prendre au mieux la personne en charge en tenant compte de l’avancée de sa pathologie.

FICHE PATHOLOGIE :
La fibromyalgie
En France, le ministère de la Santé estime que 1,6 % de la population est atteinte de fibromyalgie en 2022. La maladie apparaît souvent vers 30 à 60 ans.
QU’EST-CE QUE LA FIBROMYALGIE ?
Elle se caractérise par des douleurs étendues et diffuses, principalement musculaires, associées à une fatigue chronique et des troubles du sommeil. Cela, altérant le moral de la personne atteinte. C’est une maladie très éprouvante, induisant des difficultés à réaliser les activités de la vie quotidienne.
COMMENT EST-ELLE DETECTEE ?
Le délai est souvent long : en moyenne 5 ans avant d’obtenir le diagnostic. La fibromyalgie est encore mal connue et comprise. Bien que les douleurs soient réelles et très pénibles, les médecins ne parviennent pas à détecter de lésion, ni d’inflammation permettant d’expliquer ces symptômes.
Ils font des examens complémentaires : prises de sang, radiographies, afin d’écarter d’autres maladies.
Le syndrome de fatigue chronique, caractérisé par une fatigue profonde et des douleurs articulaires et musculaires, ressemble beaucoup à la fibromyalgie. La différence principale entre ces deux affections est le fait que la fatigue prédomine en cas de syndrome de fatigue chronique, et plutôt la douleur en cas de fibromyalgie. Le diagnostic de la fibromyalgie repose sur deux critères établis par l'American College of Rheumatology, retenus et approuvés par un comité international :
- Présence d’une douleur diffuse pendant plus de trois mois. La douleur doit être présente des deux côtés du corps, en haut et en bas de la ceinture, ainsi qu’au niveau de la colonne vertébrale.
- Sensation de douleur sur au moins 11 des 18 points caractéristiques de la maladie.
QUELS SONT LES FACTEURS DE RISQUES ?
- Physiologiques : anomalies du système nerveux ou des perturbations hormonales.
- Génétiques : trouble métabolique de la substance P qui augmenterait la sensibilité à la douleur. Son association avec le stress, l'anxiété et la dépression est aussi connue.
- Evénements extérieurs tels que des traumatismes ou une infection. Les causes exactes demeurent toutefois incertaines. Existence de ce syndrome reconnue depuis 1992 par l’Organisation Mondiale de la Santé.
QUELS SONT LES SYMPTOMES ?
- Douleurs musculaires diffuses, constantes, mais aggravées par les efforts, le froid, l’humidité, les émotions et le manque de sommeil. -raideurs matinales.
- Parties du corps douloureuses au toucher. Dans les situations extrêmes, un simple toucher ou même un effleurement cause des douleurs sur tout le corps = allodynie.
- Sommeil léger et non réparateur, causant une fatigue dès le réveil et persistante pendant la journée.
À ces principaux symptômes peuvent s’ajouter des symptômes moins caractéristiques, mais tout aussi gênants :
- Maux de tête ou fortes migraines.
- Intestin irritable : diarrhée, constipation et douleurs abdominales.
- Etat dépressif, anxiété.
- Difficultés de concentration.
- Augmentation de l'acuité des sens : sensibilité accrue aux odeurs, à la lumière, au bruit et aux changements de température, en plus de la sensibilité au toucher.
- Engourdissement et fourmillements aux extrémités.
- Menstruations douloureuses et syndrome prémenstruel marqué.
- Vessie irritable.
- Cystite interstitielle.
QUELS SONT LES TRAITEMENTS DE LA FIBROMYALGIE ?
Même s’il n’existe pas de traitement connu pour guérir la fibromyalgie, il existe une prise en charge :
Médicamenteuse :
- Antalgiques.
- Anti-inflammatoires non stéroïdiens ou AINS. Ils sont cependant à éviter et ne doivent pas être pris de manière prolongée.
- Antidépresseurs.
- Anticonvulsivants ou antiépileptiques.
- Sédatifs.
- Relaxants musculaires.
Non médicamenteuse : Cette prise en charge est privilégiée. Les médicaments à eux seuls ne permettent pas d’améliorer suffisamment la qualité de vie des personnes atteintes de fibromyalgie. La prise en charge doit donc être multidisciplinaire permettant notamment de se relaxer et d’apprendre à gérer sa douleur :
- Activité physique adaptée : prise en charge la plus efficace contre la douleur et le handicap fonctionnel. Elle agit également sur le bien-être de la personne.
- Les pratiques de type mouvement méditatif : effet positif sur le sommeil, la fatigue et la qualité de vie, alors que les pratiques de relaxation purement méditatives ont un faible effet positif sur la qualité de vie et la douleur.
- Les psychothérapies : effet significatif à réduire de manière durable les symptômes douloureux, le handicap, et à soulager les troubles de l’humeur.
- Balnéothérapie.

FICHE PATHOLOGIE :
La scoliose
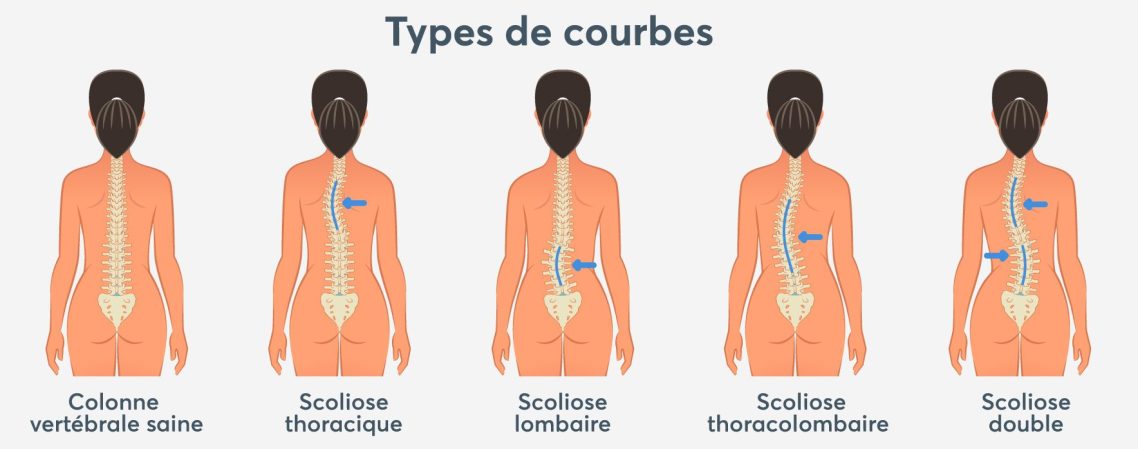
QU’EST-CE QUE LA SCOLIOSE ?
Il s’agit d’une déviation de la colonne vertébrale permanente due à une rotation des vertèbres. Elle survient dans l’enfance et évolue davantage lors pendant la puberté. Généralement sans douleur, il est donc nécessaire une fois par an lors des examens médicaux, de procéder à une inspection du dos. L’adulte peut présenter des lombalgies bien que souvent, il n’y a pas de symptômes. Plus la scoliose est détectée rapidement et plus la prise en charge médicale sera efficace.
COMMENT EST-ELLE DÉTECTÉE ?
Si lors de l’examen médical, une scoliose a été détectée, d’autres tests sont réalisés :
- Radiographies de la colonne vertébrale en entier, de face et profil, elles permettent de poser le diagnostic et évaluer l’importance des déformations. Ceci par la mesure de l’amplitude de courbe majeure du rachis, exprimée en degrés et appelée angle de Cobb. C'est l'angle formé par les vertèbres supérieures et inférieures de la scoliose.
- Radiographies de la main et du poignet gauche, du coude chez l'enfant et des radiographies du bassin chez l'adolescent afin de déterminer l'âge osseux (degré de maturation de l'os par rapport à l'âge). Parfois d’autres examens sont nécessaires pour établir le traitement.
COMMENT ÉVOLUE LA SCOLIOSE ?
La scoliose est évaluée plusieurs fois par an et son évolution influence le traitement. 2 cas :
- A la puberté, évolution au point que la courbure du rachis (angle de Cobb), d’au moins 15° au départ, s’accentue de 5° entre deux radiographies à 4 ou 6 mois d'intervalle. On parle de scoliose idiopathique.
- Si la courbure du rachis est d’emblée supérieure à 30°, quel que soit l’âge de la personne touchée. Dans ces deux cas, la patient sera considéré comme ayant une ALD. En général, elle est stabilisée à l’âge adulte bien que dans certains cas, elle puisse toujours évoluer. Ce sera cependant plus lent qu’à l’adolescence.
QUELLES SONT LES CONSÉQUENCES SUR LA PERSONNE ATTEINTE ?
- Impact physique : Diminution des capacités respiratoires liée à la déformation du thorax, déformation du corps, diminution de la taille. -Impact psychologique, parfois vécu douloureusement par le patient et altérant sa qualité de vie au quotidien.
- Pour les femmes, la scoliose s’aggrave parfois à la ménopause (surtout si elle touche la zone lombaire). Durant cette période, la chute du taux hormonal (en estrogènes) peut être responsable d'ostéoporose et fragilise l’os.
QUELS SONT LES BENEFICES DE LA PRATIQUE D’UNE APA SUR LA PERSONNE ATTEINTE DE SCOLIOSE ?
- La pratique d’une activité physique dès le plus jeune âge permet de rééquilibrer les déformation de la colonne vertébrale (sans pour autant réduire la scoliose). -Amélioration du renforcement musculaire du dos.
- Diminution des douleurs présentes.
- Amélioration de l’estime de soi. Un programme sera mis en place par un enseignant en APA-S, en complémentarité d’une prise en charge médicale.
FICHE PATHOLOGIE :
La BPCO
Elle fait partie des ALD. En France, 5 à 10 % des personnes de plus de 45 ans ont une BPCO.
QU’EST-CE QUE LA BPCO ?
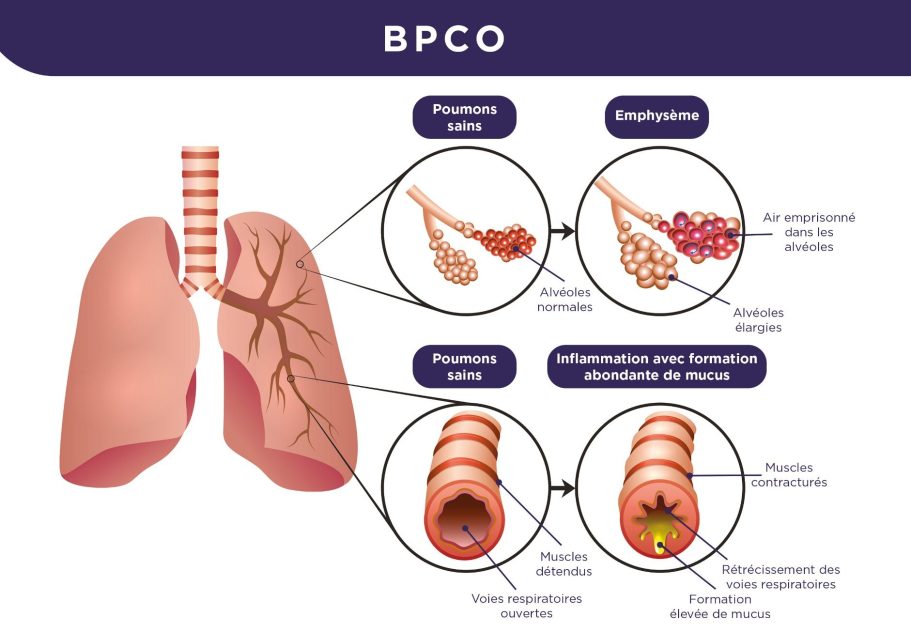
BPCO = Bronchopneumopathie chronique obstructive. Il s’agit d’une maladie respiratoire chronique induite par une inflammation et une obstruction permanente et progressive des bronches.
QUELS SONT LES SYMPTOMES ?
Elle se caractérise par :
- Des symptômes respiratoires chroniques (toux, crachats, essoufflement)
- Associés à une obstruction permanente des voies aériennes.
Cette pathologie évolue lentement et devient invalidante.
La BPCO induit une diminution progressive du souffle qui est liée à plusieurs facteurs :
- Epaississement de la paroi des bronches et des bronchioles + production de mucus inhabituel par les cellules induisant un encombrement des voies respiratoires car leur calibre est diminué.
- Déformation des petites bronches (bronchioles) et alvéoles des poumons + perte de leur élasticité.
- Destruction des alvéoles pulmonaires qui permettent les échanges gazeux lors de la respiration.
QUELLES SONT LES CAUSES DE L’ARRIVEE DE LA BPCO ?
Quelques facteurs de risques peuvent induire l’arrivée de la BPCO :
- Le tabac (80% des cas)
- L’exposition à des toxiques ou irritants (15%)
- La pollution atmosphérique particulaire et pollution intérieure, fragilité des poumons, hérédité, ou très rarement à cause d’une maladie génétique.
Entre 2000 et 2014, on observe une très forte augmentation des hospitalisations pour BPCO à tous âges, particulièrement importante chez les femmes de moins de 65 ans (136 % sur la période considérée).
- La génétique.
COMMENT EST-ELLE DETECTEE ?
Différents tests sont nécessaires afin de déterminer s’il s’agit d’une BPCO ou d’une autre pathologie car les premiers symptômes peuvent être similaires :
- Questionnaire : évaluer la gravité de l’essoufflement.
- Spirométrie : mise en évidence, en cas de BPCO, d’un trouble ventilatoire obstructif persistant (au moins partiellement) après l'administration d'un bronchodilatateur. Elle permet de classer les BPCO selon leur sévérité en 4 stades en fonction du résultat.
- Radiographie pulmonaire : elle ne permet pas le diagnostic de BPCO mais permet d’écarter certaines maladies.
QUELS SONT LES TRAITEMENTS DE CETTE PATHOLOGIE ?
- Bronchodilateurs par voie inhalée : dilatation des bronches et de leurs ramifications pour favoriser la respiration. Il y en a de « courte durée d’action » utilisés en début de maladie uniquement en phase d’essoufflement et « de longue durée d’action » utilisés lorsque la maladie prend de l’ampleur.
- Association de Bronchodilateurs de « longue durée d’action » et de corticoïdes inhalés.
- Vaccins contre la grippe et contre le pneumocoque : réduisant le risque de complication.
- Oxygénothérapie : consistant à recevoir de l'oxygène au moins 15 heures par jour. Elle est réservée aux cas graves, quand la respiration habituelle ne permet pas de recevoir suffisamment d'oxygène.
- La réadaptation respiratoire effectuée par un kinésithérapeute ainsi que la pratique d’activité physique par un E-APA et S : la sédentarité est un facteur d’aggravation de la pathologie. Cette complémentarité pluridisciplinaire va donc permettre de réduire les symptômes et améliorer la qualité de vie de la personne.
FICHE PATHOLOGIE :
La maladie de Parkinson
QU’EST CE QUE LA MALADIE DE PARKINSON ?
Il s’agit d'une maladie chronique, d’évolution lente et progressive, dont le début est bénin et peu visible avec une évolution intermittente. Les symptômes ne touchent d'abord qu’un côté du corps (droit ou gauche). Ce n'est que plus tard qu'ils deviennent bilatéraux, bien qu’ils restent toujours plus prononcés d'un côté que de l'autre.
La maladie de Parkinson affecte 2% de la population après 65 ans et 4% après 80 ans.
QUELLES SONT LES CARACTERISTIQUES DE CETTE MALADIE ?
La maladie se caractérise par l’association de trois symptômes :
- Tremblement : affecte surtout les mains et bras, parfois le menton et les lèvres. Ils peuvent rester longtemps intermittents.
Il n’est pas systématique : représente 30% de la population.
- Akinésie = lenteur dans la réalisation et la coordination des mouvements. Cela perturbe les actes de la vie quotidienne : ralentissement de la marche, difficulté à se lever, visage figé avec peu d’expression, voix affaiblie avec moins de sons.
- Rigidité : (=hypertonie) se caractérise par une tension excessive des muscles avec une sensation de raideur pouvant induire des douleurs.
Ces symptômes ne sont cependant pas forcément tous présents en même temps. Chacun peut être d’intensité variable, l’un ou l’autre pouvant prédominer et d'autres symptômes sont souvent associés :
- Diminution de la mémoire, troubles de l’attention
- Troubles du sommeil + fatigue marquée
- Perte de motivation parfois associée à une dépression (concerne environ ½ personne atteinte)
- Perte de poids
- Troubles de la déglutition
COMMENT DETERMINE-T-ON LA MALADIE ? Y-A-T-IL UN TRAITEMENT ?
Un diagnostic est posé par un neurologue après plusieurs tests et parfois quelques examens. Une fois cela, un traitement est mis en place permettant de réels bénéfices pendant quelques années (de 5 à 10 ans selon les patients). Cette amélioration confirme le diagnostic. Cependant, il y a ensuite un déclin induisant un accroissement des symptômes initiaux.
QUEL SONT LES BIENFAITS DE LA PRATIQUE D’UNE APA SUR LA MALADIE DE PARKINSON ?
Tout d’abord, étant classée comme ALD, le patient a droit sous prescription médicale à une prise en charge de l’activité physique adaptée suivant sa mutuelle ce qui n’est le cas de toutes les maladies chroniques.
Une étude a montré que la réalisation de 150 minutes d’activité physique par semaine permet un déclin moins important de la mobilité ainsi que la qualité de vie de la personne sur deux ans. Ceci en suivant programme établi en lien avec le personnel médical et l’enseignant en APA-S, comprenant un renforcement des membres supérieurs, un travail de la posture, de l’équilibre entre autres.
Tout cela entraîne une amélioration de la mobilité, de la souplesse, des amplitudes articulaires, de l’équilibre, l’entretien cardiovasculaire, musculosquelettique et la prévention des chutes. D’autres exercices mettant en action la communication verbale, la coordination ainsi que les expressions faciales auront des effets bénéfiques sur la personne.

FICHE PATHOLOGIE :
L'endométriose
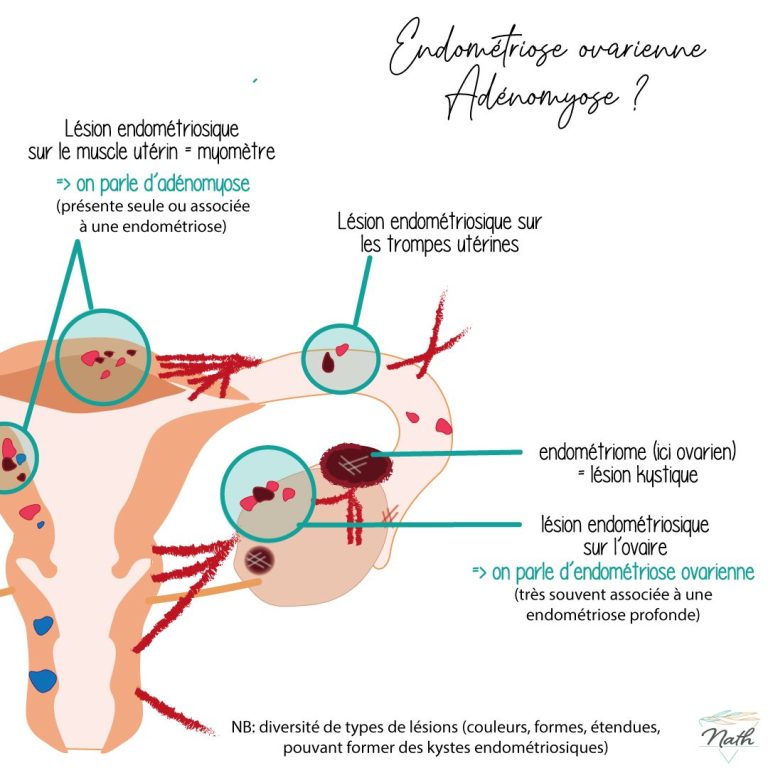
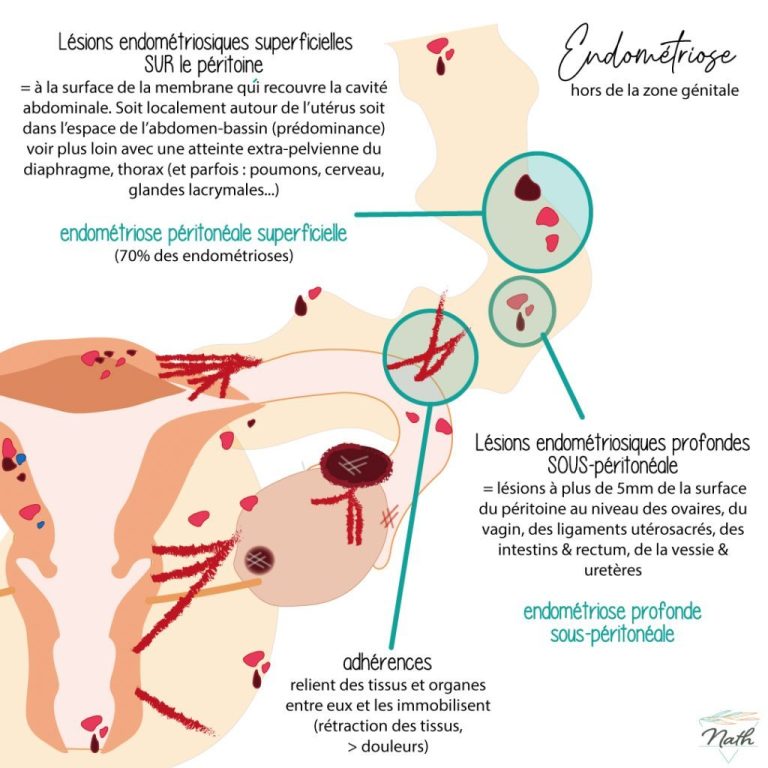
QU’EST-CE QUE L’ENDOMETRIOSE ?
Il s’agit d’une maladie gynécologique chronique concernant la femme en âge de procréer. Elle se caractérise par le développement d’une muqueuse utérine (l’endomètre) en dehors de l’utérus, et qui se prolifère aux organes voisins.
Elle touche près d'une femme sur 10 en France en âge de procréer, soit 2,5 millions de femmes.
QUELLES SONT LES SYMPTOMES D’UNE FEMME ATTEINTE D’ENDOMETRIOSE ?
Les douleurs provoquées par l’endométriose se situent surtout dans la région pelvienne (partie inférieure du ventre), mais aussi dans l'abdomen et la région lombaire, elles sont souvent rythmées par les cycles menstruels et peuvent être dues :
- Aux lésions d'endométriose elles-mêmes.
- A l'envahissement de nerfs par ces lésions.
- Aux réactions inflammatoires de l’organisme.
- Aux adhérences fibreuses et cicatricielles qui se développent parfois entre les organes touchés.
Elles peuvent cependant être présentes en permanence et notamment lors de :
- Rapports sexuels (dyspareunie)
- Besoins (uriner, déféquer)
Elle encore trop peu connue induisant un diagnostic souvent tardif (7 ans en moyenne). Une stratégie a donc été mise en place en mars 2021 pour sensibiliser à cette maladie et permettre une prise en charge adaptée.
EN QUOI CETTE STRATEGIE A-T-ELLE UN IMPACT ?
Elle porte sur 3 priorités d’action :
- Renforcer la recherche : par le biais de centre spécialisés dans la recherche grâce à des financements.
- Améliorer l’offre de soins : accès à des filières territoriales spécifiques dans chaque région pour : informer, former, organiser le diagnostic, soigner en orientant si nécessaire les patientes touchées par les formes les plus complexes vers des centres de référence.
- Accroitre la connaissance de l’endométriose : Auprès des professionnels de santé mais également toute la population.
COMMENT EVOLUE CETTE MALADIE ?
A chaque cycle menstruel, les lésions prolifèrent, saignent et laissent des cicatrices fibreuses. Le traitement aura un effet bénéfique car elle permettra de réduire les lésions et douleurs associées.
Cependant il peut y avoir des complications :
- L'apparition d’adhérences.
- Dans de rares cas, le déclenchement d’un pneumothorax au moment des règles, si des lésions sont présentes au niveau de la plèvre.
- Une infertilité (très fréquente). En général, elle se déclare dans les formes sévères d’endométriose, lorsque des lésions atteignent le péritoine, les ovaires ou les trompes de Fallope. Il est d’ailleurs fréquent que le bilan lié à une infertilité mette en évidence une endométriose.
- Développement de cancers.
QUELS SONT LES BENEFICES DE LA PRATIQUE D’UNE ACTIVITE PHYSIQUE ADAPTEE SUR L’ENDOMETRIOSE ?
La pratique d’une activité physique régulière et notamment le yoga, le Pilate est recommandée car ces efforts permettent à la fois de travailler le corps en profondeur et d’agir sur le contrôle de soi et la qualité de vie de la personne. En effet, cela permet entre autres de réduire les douleurs pelviennes et rendre une vie plus agréable à la personne.
D’autres activités comme la marche permettent le maintien d’une hygiène de vie correcte et améliore la circulation.
FICHE PATHOLOGIE :
La personne âgée
QUE SIGNIFIE LE VIEILLISSEMENT ?
Le centre national de ressources textuelles et lexicales le définie comme étant le « Fait de vieillir ou d'avoir vieilli, d'avancer en âge, de s'affaiblir en perdant progressivement ses forces physiques ou morales, ses capacités intellectuelles. »
Parmi ces conséquences, j’ai décidé de m’intéresser plus particulièrement au risque de chute.
MAIS QU’EST-CE QUE LA CHUTE ?
Elle se définie d’après l’OMS comme « le fait de se retrouver par inadvertance, au sol ou à un niveau inférieur par rapport au niveau de départ. ». Il ajoute que les répercussions de celles-ci peuvent être de différentes natures dont l’aspect psychologique qui dû à ce choc, peut induire une peur de chuter à nouveau augmentant ainsi de façon considérable les risques de récidives.
En effet, « Pour une personne âgée, l’autonomie est souvent synonyme de qualité de vie et de vie à domicile. Or, il peut suffire d’une chute pour passer de la condition d’autonomie à celle de dépendance » (Tessier, 2009).
D’après l’OMS (2018), (organisation mondiale de la santé) « Les chutes sont la deuxième cause de décès accidentels ou de décès par traumatisme involontaire dans le monde. ». Elle ajoute que l’âge est plus propice à ce risque : « Les personnes qui font le plus grand nombre de chutes mortelles sont des personnes de plus de 65 ans » ce qui en fait donc un problème de santé publique.
A QUOI CELA EST DU ?
Entre autres,
- Perte auditive et visuelle.
- Développement d’ostéoporose = perte de densité et force osseuse.
- Développement de sarcopénie = perte progressive de la masse musculaire.
- Développement d’arthrose : perte du cartilage ainsi que des articulations.
- Fatigue accrue.
QUEL EST L’INTERET DE PRATIQUER UNE ACTIVITE PHYSIQUE ADAPTEE ?
En tant qu’intervenant en APA, nous jouons un rôle sur l’amélioration de leur quotidien par l’activité physique adaptée. Cela pour leur permettre de limiter au maximum la perte d’autonomie.
La pratique quotidienne d’une activité physique de manière adaptée, permet de limiter cet impact en travaillant sur différents paramètres dont deux principaux : l’équilibre et le renforcement musculaire.
Elle a également des bienfaits sur les plans sociaux, et cognitifs à travers des séances individuelles et/ou collectives favorisant la communication et le bien-être.
